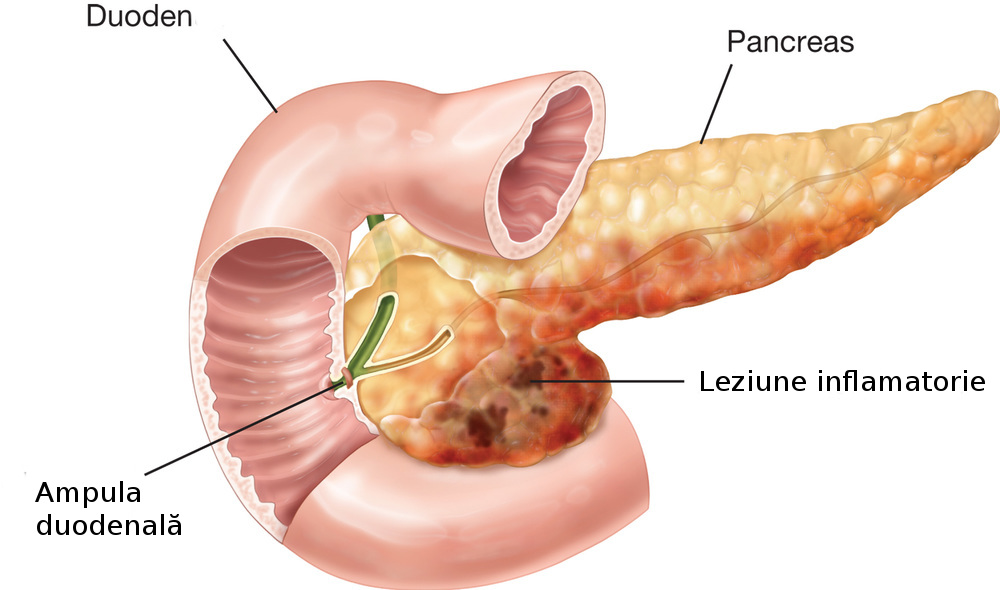
Pancreatita acută este o boală potențial gravă și se datorează inflamației țesutului pancreatic.
Poate varia de la o formă ușoară, produsă de o simplă inflamaţie pancreatică, până la forme grave cu necroza pancreatică, cauza majoră de deces.
Majoritatea pacienţilor care dezvoltă pancreatită acută – forma uşoară, prezintă la nivelul parenchimului pancreatic un proces edematos de intensitate medie, neînsoţit de insuficienţă organică multiplă.
Rata mortalităţii prin pancreatită acută este 2-10 %, si se datorează în majoritatea cazurilor formelor severe de boală. Dintre toţi pacienţii diagnosticaţi cu pancreatita acută, aproximativ 10-30% dezvoltă forme severe de boală – necroza pancreatică, și a ţesuturilor peripancreatice.
Severitatea procesului local poate duce la dezvoltarea unui sindrom de răspuns inflamator sistemic (SIRS) şi la apariţia insuficienţei organice multiple.
Managementul pacienţilor cu pancreatită acută – formă uşoară este în general standardizat, limitându-se la:
- identificarea şi tratamentul factorilor etiologici,
- reechilibrare sistemică şi
- tratament de suport.
Pacienţii cu pancreatită severă necesită tratament în secţiile de terapie intensivă şi de cele mai multe ori tratament chirurgical agresiv pentru debridarea necrozei pancreatice infectate sau a altor complicaţii locale ale bolii.
Diagnosticul de suspiciune în pancreatita acută este în principal clinic, investigaţiile de laborator şi imagistice urmărind:
- confirmarea diagnosticului,
- stabilirea etiologiei,
- prezenţa sau predicţia complicaţiilor.
După criterii clinice, pancreatitele se împart în forme ușoare și forme severe; criteriile anatomopatologice împart pancreatitele în forme edematoase și forme necrotico-hemoragice. De regulă formele ușoare sunt pancreatite edematoase iar formele grave, pancreatite necrotico-hemoragice.